Заведующая отделением ИТАР госпиталя ветеранов войн Петрозаводска Ольга Гвачлиани — о профессии, четвертой волне коронавируса и пациентах, которых не спасти.
 фото: © Наталья Соколова, Александр Гнетнев / «Столица на Онего»
фото: © Наталья Соколова, Александр Гнетнев / «Столица на Онего»
В ближайшую субботу, 16 октября, анестезиологи-реаниматологи будут отмечать свой профессиональный праздник. Но специалистам, работающим в госпитале для ветеранов войн, сегодня не до торжеств. Второй год учреждение, ставшее главным ковид-центром в Карелии, принимает тяжелых пациентов со всей республики. Маленькое отделение ИТАР в госпитале с палатой на четыре койки превратилось в крупный многопрофильный круглосуточный стационар. В течение года хозяйкой здесь является Ольга Гвачлиани. Ольга Александровна, врач в третьем поколении, работает анестезиологом-реаниматологом в госпитале уже несколько лет. Раньше она спасала ветеранов Великой Отечественной войны, малолетних узников, ветеранов боевых действий в Афганестане и Чечне, а сейчас борется за жизнь ковидных больных.
О работе анестезиолога-реаниматолога, коварстве COVID-19 и поддержке, в которой сегодня нуждаются медики, Ольга Гвачлиани рассказала «Столице на Онего» в интервью.
Реагировать в острых ситуациях
— Ольга Александровна, понятно, что, когда растешь в семье врачей, а ваша мама была главным врачом Кемской железнодорожной больницы, а затем замом главврача железнодорожной поликлинике в Петрозаводске, с выбором профессии было определиться несложно. Но почему Вы выбрали специализацию анестезиология и реаниматология? Это же постоянное пребывание в стрессовой ситуации? Человек может умереть, Вы должны его реанимировать.
— Я окончила медфак ПетрГУ как терапевт, а потом была клиническая ординатура по специализации анестезиология и реаниматология. Когда пришла работать в железнодорожную больницу, то меня всегда тянуло в отделение реанимации. Мне всегда была интересна быстрая динамика состояния пациента. Реаниматолог должен уметь мгновенно реагировать в острых ситуациях. Любое изменение в состоянии пациента должно быть интерпретировано. Нужно понять, почему это произошло. Поэтому в нашей специальности очень много инструментализма. Мы привлекаем большое количество узких специалистов к пациенту. Если говорить про коронавирус, то, как правило, у больного уже задействовано несколько органов. И мы работаем вместе с невропатологами, кардиологами, врачами УЗИ, рентгенологами, хирургами, эндокринологами. Мы всегда работаем в команде. Дежурный реаниматолог должен правильно сориентироваться в процессе и принять решение по дальнейшей тактике лечения. Реаниматолог сразу видит результат своей работы. Мне это нравится.
И в то же время очень интересная область – анестезиология. Это не только введение в медикаментозный сон, но и управление всеми функциями организма во время операционного вмешательства.

— А вам не страшно, что человек не проснется?
— Я всегда ставлю себя на место пациента. В данной ситуации я должна вселить в него уверенность, что все будет хорошо. Чтобы он понял, что рядом с ним человек, который будет отвечать за его жизнь. Пациент должен мне полностью доверять. Поэтому мы беседуем с пациентами накануне операции. Человек, оправляясь в операционную, знает, что там он будет не один, рядом с ним специалист, который контролирует ситуацию, пока он спит. «А если после разговора с врачом пациенту не стало легче, то это плохой врач», —говорил выдающийся ученый и врач Владимир Бехтерев.
— Пандемия кардинально изменила вашу жизнь, работу в госпитале. Отделение ИТАР стало круглосуточным дежурным стационаром, где оказывается помощь пациентам с крайне тяжелым течением коронавирусной инфекции. Пришлось все создавать с нуля?
— Действительно, до эпохи коронавируса нашим пациентами были ветераны Великой Отечественной войны, малолетние узники, ветераны боевых действий в Афганистане, Чечне. Мы оказывали плановую помощь. Бывали, конечно, как в любой больнице, острые ситуации. Поэтому отделение реанимации в госпитале было всегда. К нам попадали тяжелые пациенты с хроническими патологиями. Сейчас отделение ИТАР совершенно другое. К нам привозят пациентов практически со стопроцентным повреждением легких и массой осложнений: инсультами, инфарктами, кровотечениями, острыми хирургическими патологиями. Мы все это выявляем. Так что стационар стал многопрофильным. В нашем списке появились и беременные, и пациенты с онкологией, гемодиализом и другими патологиями, которыми мы раньше занимались. Приходится учиться принимать решения в новых для нас ситуациях.
Создать такое отделение было сложно. И огромное спасибо команде во главе с Алексеем Борисовичем Жидковым, которая не побоялась начать работать с незнакомым вирусом. Для этого нужно было иметь мужество. Тогда врачи, сестры жили в госпитале, никто не уходил домой.
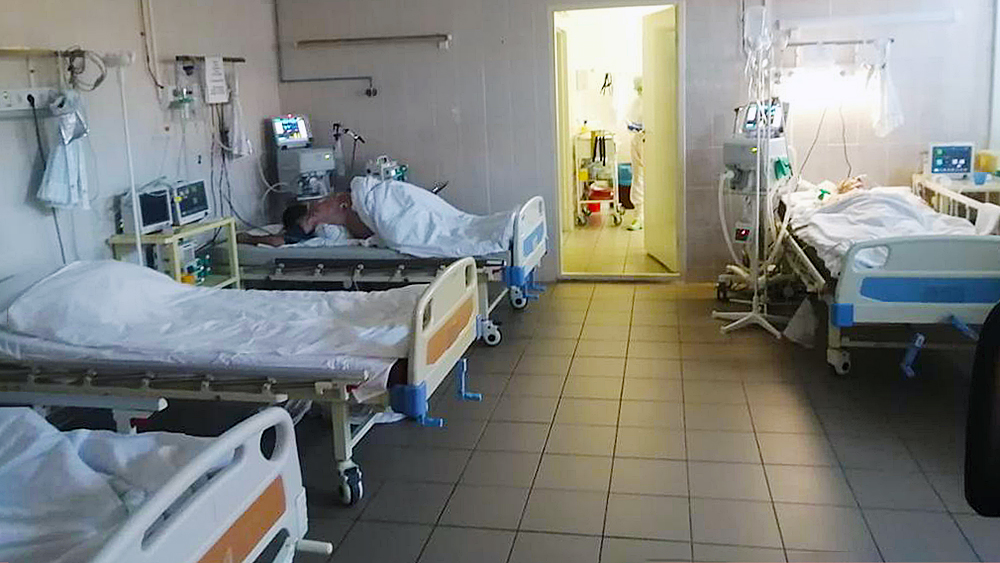
Мы практически с нуля организовали настоящий реанимационный блок с аппаратами для поддержки дыхания, в чем раньше у нас не было необходимости. Нужно было в экстренном порядке укомплектовать отделение всем необходимым оборудованием, расходными материалами в условиях дефицита, когда начался ажиотаж из-за пандемии во всем мире. Мы собирали аппаратуру, комплектующие со всех больниц. Нам помогали, кто чем мог. Тогда же возникла высокая потребность в кислороде. До этого в госпитале кислород был только на втором этаже, а сейчас половина учреждения обеспечена кислородом. Поэтому все службы вели работы параллельно. Санэпидрежим, стройка шлюзов, оснащение, кислород, организация быта сотрудников, система утилизации мусора… За короткий период времени нужно было решить массу технических и организационных задач. И это далось тяжело.
Ни попить, ни поесть
— Вы тоже жили месяц в госпитале?
— Нет, я пришла в сентябре как заведующая отделения. В это время ситуация изменилась, и сотрудники стали уходить после дежурства домой. Не каждый человек может бросить все и уйти на месяц в госпиталь. Это тяжело для семьи, детей. Так что я работаю в ежедневном режиме, а дежурная служба — в сменах, которые длятся по 6 часов.
— Но вы и ваши сотрудники по-прежнему облачаетесь в «космические» костюмы, оправляясь в «красную» зону?
— Без этого пока не обойтись. Летом было особенно тяжело. Жарко, душно. А когда нужно быстро бежать на пятый, четвертый этажи, в приемную, и не всегда есть возможность воспользоваться лифтом, это совсем не просто. При этом сами реанимационные мероприятия физически затратны. Очки запотевают, послушать пациента проблематично, поскольку капюшон у тебя заклеен. Но таковы на сегодняшний день особенности работы в СИЗАх.

— Вы такая хрупкая женщина. Откуда силы берете, чтобы выполнять такую тяжелую работу?
— Когда заходишь в «красную» зону, забываешь обо всем. Не вспоминаешь о том, что у тебя нет возможности ни попить, ни поесть, ни в туалет сходить. Время в «красной» зоне летит очень быстро. Пациентов много, они очень разные. Скорая везет новых и новых больных, которых реаниматологам нужно осмотреть, чтобы оценить их состояние. Мы решаем отправлять пациента сразу в реанимацию или оставить в палате на этаже. Часто ухудшается состояние больных и в терапии. Поэтому время в «красной» зоне есть только для того, чтобы сделать записи в дневнике.
— Смертей от ковида сегодня немало. Ваши пациенты погибают, несмотря на оказываемую помощь. Вы переживаете каждую смерть или относитесь к этому как к данности?
— Вопрос сложный. Пациенты поступают крайне тяжелые. Некоторые лежат у нас и по два месяца. Такие больные становятся для нас родными людьми. Ты уже все знаешь о человеке, поскольку разговариваешь с ним каждый день. Мы вкладываем в работу с пациентом все свои силы, душу. И когда такой человек погибает, это больно. Весь персонал переживает.
А бывает, что пациента привезут, и уже в приемном отделении мы проводим реанимационные мероприятия, но не успеваем спасти. Тогда просто констатируешь смерть. Хотя всегда тяжело. Особенно, когда погибают молодые люди. Так, в госпитале умер 18-летний мальчик, у которого была гематологическая патология. Погибают от ковида в 30 и 40 лет, в 50 и 60. Эти люди могли еще жить и жить, но инфекция решает по-иному.

Когда хочется дышать
— До сих пор даже среди врачей бытует мнение, что вакцинация от коронавируса не спасет и прививки бесполезны. А что вы думаете по этому поводу?
— Я считаю, что прививку нужно делать. Через наше отделение с начала года прошло около 700 человек. Это тяжелые пациенты. Из них единицы были привиты. Из этого можно сделать вывод, что прививка защищает от тяжелого течения болезни. А каждая волна коронавируса все тяжелее и тяжелее. С начала октября мы видим, что жертвами инфекции чаще становятся молодые люди. Раньше у нас не было такого количества крайне тяжелых больных в возрасте 40–45–50 лет. У них может параллельно течь и инфаркт, и инсульт, и пневмоторакс (формирование газа в грудной клетке). Страшно, что сейчас любой пациент, который находится у нас в отделении, может стать таким тяжелым. Ситуация за 5 минут может измениться до неузнаваемости. Бывает, что мы хотим перевести человека в терапию, а он через пол часа оказывается на искусственной вентиляции легких. Иногда в течение недели люди доходят до ИВЛ. Такого прогрессирования заболевания мы раньше не видели.
— Говорят, что если человек попал под ИВЛ, то заставить его потом дышать самостоятельно очень сложно. Это действительно так?

— К сожалению, при данной патологии COVID-19, если пациенты оказываются на искусственной вентиляции легких, то мы можем снять с аппарата единицы. Те, кого спасали, причиной попадания под ИВЛ было в основном не стопроцентное повреждение легких. Когда ковидный больной длительное время находится на искусственной вентиляции легких, присоединяются другие осложнения. Прогноз по таким пациентам редко бывает положительным.
— Как Вы думаете, как долго Вам еще работать в условиях «красной» зоны? Когда госпиталь вновь будет принимать только ветеранов?
— Надеюсь, что мы вернемся к прежнему формату работы. Но это произойдет не в ближайший год-два. Хотя ученые и говорят, что любой вирус больше трех лет в природе не может циркулировать и пандемия должна закончиться, но то, что мы видим, оптимизма не внушает. Это бесконечные мутации вируса, в каждой волне появляются дополнительные клинические проявления. Все это говорит о том, что вирус достаточно сильный. Мы настроены работать в ковидном центре и дальше. Тем более, что он является центральным. Если даже заболеваемость начнет снижаться, мы будем работать до последнего пациента.

— Загруженность у Вас большая. А удается работу оставлять в госпитале или приносите ее домой?
— У меня семья медиков: мама-врач, муж-врач, старшая дочь-врач. Мы обсуждаем все интересные случаи из нашей практики. У нас такая работа, что ее невозможно оставить, переступив порог своей больницы. Вечером, ночью думаешь о пациентах, собираешь всю информацию по каждому больному.
— Но в таком режиме жить тяжело. Как Вы отдыхаете, перезагружаете мозг?
— Отдыхаем в отпуске. На выходных выезжаем на дачу. За городом, на природе, конечно, отвлекаешься от всего. Постоянное ношение респиратора, маски сказывается, постоянно хочется подышать. И на даче мы дышим.
— Когда началась пандемия, по стране стали проводить акции в поддержку врачей. А в какой поддержке Вы сегодня нуждаетесь?
— Наша работа сегодня ничем не отличается от той, которую мы делали раньше. Ничего сверхъестественного мы не делаем. Единственное – сейчас требуется повышенная выдержка. Главное, чтобы люди услышали, что возможно не допустить заболевания, и были более отзывчивы на вакцинацию. Многие из тех, кто попал к нам в стационар, отрицали, что коронавирус существует. А сейчас, находясь среди тяжелых больных, они начинают осознавать масштаб трагедии. Если бы это осознание пришло раньше, то к нам они бы не попали. Если бы все сделали прививки, после которых тоже заболевают, но болезнь протекает не в таких тяжелых формах, это была бы главная поддержка врачей. Когда видишь, как молодые люди умирают, а мы не в силах им помочь, и при этом слышишь от других, что мы все выдумываем, никакого ковида нет, это самое обидное.
Беседовала Наталья Соколова



