Отделение УЗИ Республиканского перинатального центра отмечает 30-летие. Как изменилась служба за это время и чему научились врачи.
 фото: © Людмила Корвякова
фото: © Людмила Корвякова
Корреспондент «Столицы на Онего» побывал в отделении ультразвуковой диагностики, где сегодня работает восемь врачей и шесть медсестер. Их подопечные — не только беременные и женщины, у которых уже приняли роды, но и новорождённые: УЗИ делают и малышам, особенно если отклонения заподозрили ещё до родов. За ними продолжают наблюдать и после рождения. Почему это важно, влияет ли УЗИ на уровень младенческой смертности и уменьшается ли число патологий с техническим прогрессом в сфере ультразвуковых исследований. Об этом мы говорили с сотрудниками отделения.

«Мы ведем разговор о миллиметрах»
Отделение УЗИ в Карельском перинатальном центре — это 8 диагностических кабинетов. Всего сотрудники делают до 120 исследований в день, в том числе на месте у постели пациента в условиях родильного зала и реанимации. На двух из них нам разрешили поприсутствовать. Обе мамы из районов. Аппараты УЗИ экспертного класса и, главное, врачи с опытом пренатальной диагностики, сосредоточены в республиканском перинатальном центре — поэтому женщины приезжают даже из отдалённых населённых пунктов.
У Виктории первый скрининг на 13 неделе. Но не первый в ее жизни, она ждет уже четвертого малыша. Понимает, что это не стопроцентная гарантия, что все пройдет хорошо, но выявить риски важно, говорит женщина.
— Больше уверенности, что ребенок будет здоров, что никаких отклонений нет. Проверяться нужно, так спокойнее, — говорит Виктория.
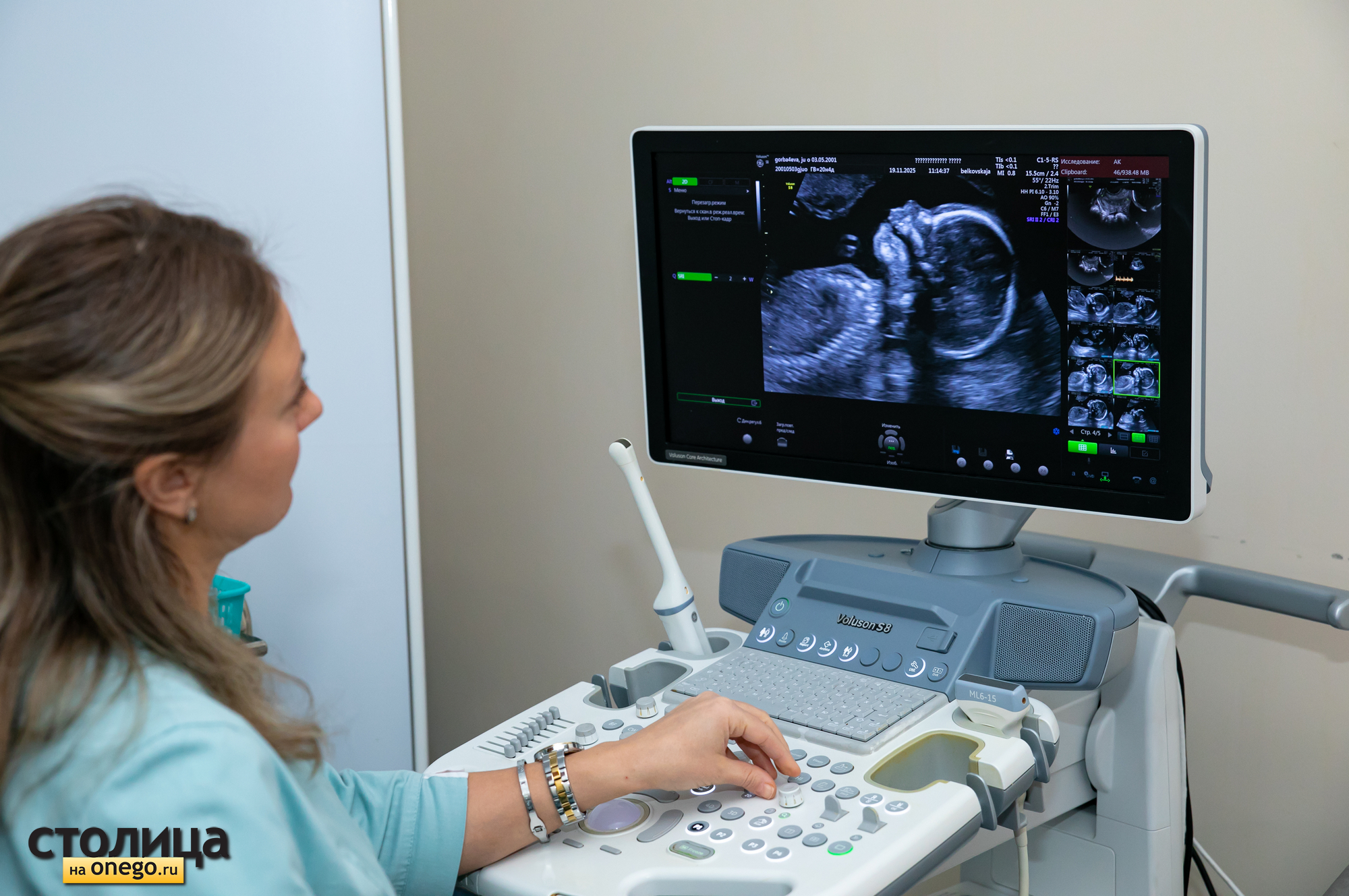
И врач Мария Белковская ее поддерживает. УЗИ — это не только для того, чтобы узнать, сколько детей мама ждет и какого пола. Это возможность выявить пороки развития малыша, а значит, в случае чего подготовиться к сложным родам. Скрининг делают трижды. Первый, когда младенцу всего 11-13 недель и он размером с человеческий палец. При этом уже видны органы. «Почки, желудок, сердце, мочевой пузырь», — перечисляет для мамы врач.
— Чувствуете, какие размеры в первом триместре? Мочевой пузырь всего 2,8 мм. А сам человек — длина от макушки до копчика — 66 мм. Мы ведем разговор о миллиметрах. Сейчас сердце человека чуть меньше спичечной головки. Вот представьте размер. И здесь мы должны посмотреть и четырехкамерный срез сердца — уточнить, что все четыре камеры есть, мы должны посмотреть дугу аорты — самый главный сосуд нашего организма, — говорит Мария Белковская.
«Задача — увидеть, что в беременности идет что-то не так»
Первый скрининг, по словам Марии, заключается в раннем выявлении пороков развития плода. Врачи смотрят анатомию маленького человека, на сколько плод соответствует сроку, на сколько хорошо формируется, развивается. Задача — заподозрить и увидеть, что в беременности происходит что-то не так. У Виктории при осмотре все хорошо. Ее еще ждет анализ крови и общение с генетиком.
— Важно, что проводится комбинированный скрининг, который включает и ультразвуковое исследование и анализ крови. Врачи-генетики вводят эти результаты в программу Astraia, разработанную британским Фондом медицины плода. С помощью неё можно с максимальной точностью рассчитать вероятность наиболее распространённых хромосомных патологий — в первую очередь синдромов Дауна, Эдвардса и Патау.
Если что-то выявляется, женщина приглашается на консультацию генетика, дальше назначается дополнительное обследование. Называется оно инвазивная пренатальная диагностика, когда берется забор ворсин хориона, это будущая плацента, и можно увидеть набор хромосом будущего малыша, соответствует ли он норме или нет, — говорит заведующая отделением Анна Шляхтенкова.
— Если подтверждается патология, то вы говорите с родителями о возможности прервать беременность?
— Да, это исключительно их решение. Родители имеют право на это. То есть мы собираем консилиум, при необходимости привлекаем психолога, все объясняем. В семье есть время всегда подумать, то есть не нужно решать. Есть резерв: до 22-х недель они должны определиться, — говорит Анна.
Число таких патологий из года в год меняется. В ковидное время, к примеру, был рост, сейчас все стабильно, говорит Анна Шляхтенкова.

Второй скрининг тоже очень важный, поскольку позволяет очень точно оценить практически все органы и системы. К этому сроку — 20 — 22 неделя — уже почти все сформировалось.
— Мы уже можем оценить точно центральную нервную систему, то есть как мозг развивается у малыша, сердце очень хорошо мы видим, и все остальные органы, но третий скрининг тоже не менее важен, потому что есть патология, которая может в более поздних сроках проявиться, и такое тоже бывает, но чаще она в принципе не жизнеугрожаемая какая-то. В любом случае, когда мы знаем, когда родители знают, что могут быть какие-то проблемы, это хорошо, это снижает уровень стресса. И врачи знают, к чему готовиться, и родители. В этом плане намного всё проходит легче.
«Помочь пройти весь путь»
— Могу привести пример. Недавно у нас была беременная 35 лет, которую направили на перинатальный консилиум после второго скрининга — при сроке 20 недель выявили правую дугу аорты. К 21 неделе диагноз уточнился: двойная дуга аорты с образованием сосудистого кольца — это редкая аномалия, которая может сдавливать трахею и пищевод.
Мы начали динамическое наблюдение — УЗИ проводили каждые 2–3 недели, чтобы оценить развитие плода. Провели две телемедицинские консультации с НМИЦ им. Алмазова в Санкт-Петербурге — они рекомендовали роды у нас, в РПЦ, с обязательным проведением эхокардиографии сразу после рождения.
14 января 2025 года родился мальчик — доношенный, весом 3500 граммов. Но состояние было тяжёлым: дыхательная недостаточность, цианоз, стридор — звук, который говорит о сдавлении трахеи. На следующий день — ещё одна телемедицинская консультация, уже со СПбГПМУ. Рекомендовали срочный перевод. 21 января малыша перевезли в Петербург в сопровождении детского реаниматолога. Там провели КТ, подтвердили диагноз, и 23 января — операцию: разобщение сосудистого кольца.
Сейчас ребёнок чувствует себя хорошо, наблюдается в кабинете катамнеза. Этот случай — яркий пример того, что даже при редкой и сложной патологии, если мы видим её вовремя, можем правильно подготовиться, направить, и если нужно — передать ребёнка в федеральный центр, то шанс на благополучный исход остаётся высоким. Это и есть наша работа: не просто посмотреть, а проследить, поддержать, помочь пройти весь путь, — говорит Анна Шляхтенкова.
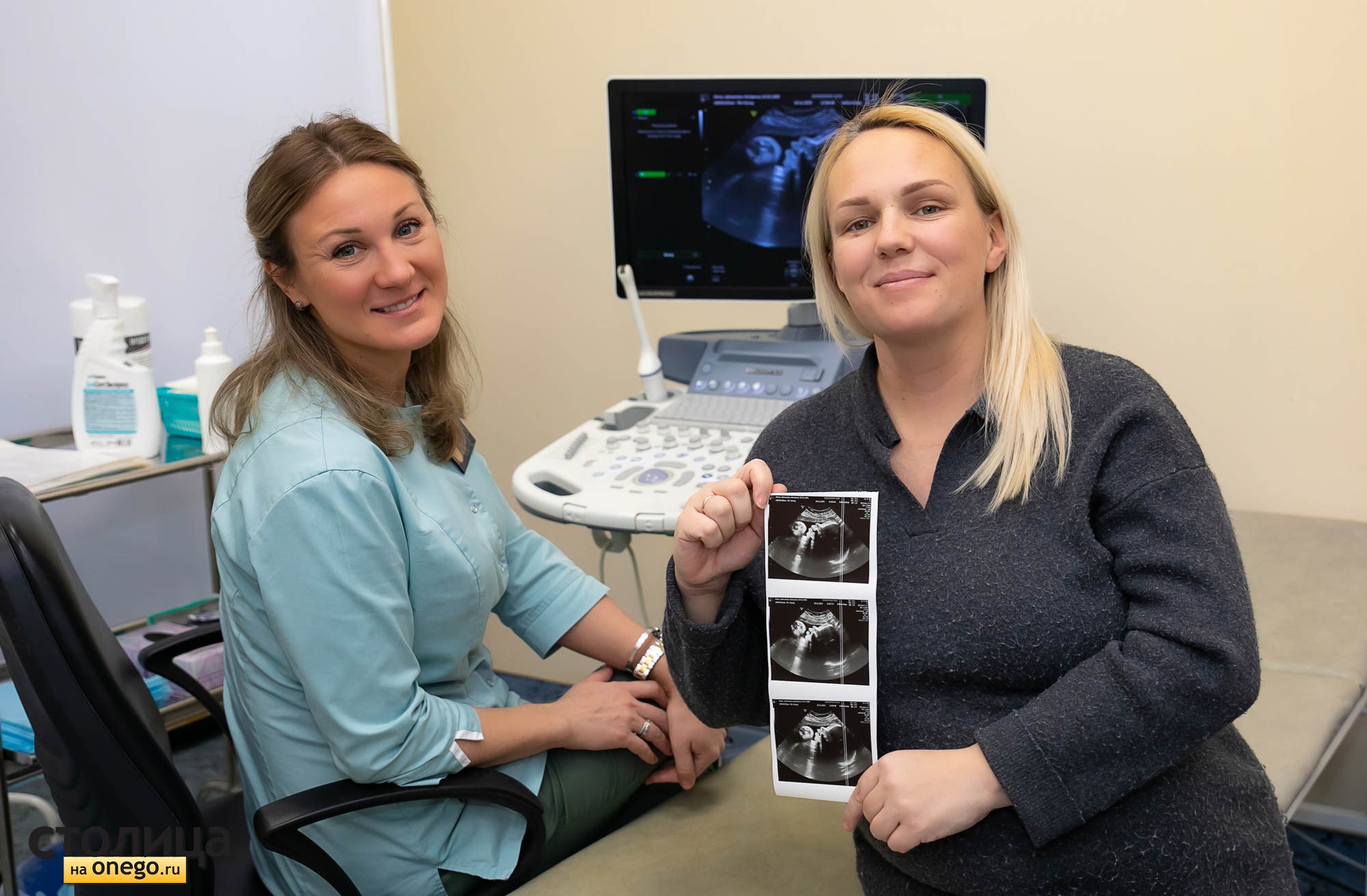
На втором УЗИ, на котором мы поприсутствовали, приехала Александра из Олонецкого района. Она ждет шестого ребенка. Дома у нее сын и четыре дочки. В этот раз решила не узнавать пол. Хотя скрининг третий, уже видно. Рожать в начале нового года, врач говорит, у плода все хорошо. Немного настораживает вес малыша — он уже 2 кг, а еще ходить больше месяца. Мария Белковская рекомендует еще раз померять ребенка ближе к сроку. Такая возможность есть. При необходимости число УЗИ может быть больше трех.
«То, что мы делаем сегодня, это космос»
— Отделению в этом году исполняется 30 лет. Если вспоминать историю, когда ультразвуковые исследования начали применять в акушерстве и гинекологии?
— Это 1986-й год. Тогда во втором роддоме на Льва Толстого появился первый аппарат УЗИ, причем он был приобретен для кафедры акушерства и гинекологии ПетрГУ для научных целей, — рассказывает Анна Шляхтенкова. — Первые врачи, которые были в университете, начали проводить исследования. Это Татьяна Васильевна Попова и Елена Александровна Соколова. Что интересно, это было черно-белое такое изображение, с достаточно таким низким разрешением. Они, получается, могли увидеть очертания плода, как он лежит, сердцебиение оценивали. Получается, что они осваивали эту методику уже в процессе работы, то есть не было, в принципе, ни учебников, ни курсов таких, как сейчас.

А сегодня уже на современной аппаратуре мы не просто видим очертания плода. Мы оцениваем в реальном времени биометрию плода, можем определить вес, рассчитать размеры головки плода, животика, ручки, ножки. И соответствуют ли эти размеры сроку. Можем увидеть кровотоки в сосудах пуповины, в головном мозге, в сердце, с точностью определить анатомию сердца, параметры. И все это мы сохраняем в специальном цифровом архиве, который потом используем для отслеживания состояния мамы и малыша. И разница, конечно, колоссальная — тридцать лет назад и сейчас. Я недавно разговаривала с первой заведующей отделения Лилией Николаевной Гакуть по телефону, она сказала такую фразу, что-то, что мы делаем сегодня, это для неё космос.
— Много ли малышей рождается с пороками в развитии?
— Ежегодно по статистике это примерно 5% от общего количества родившихся детей.
— Что это за пороки?
— В 2024 году в структуре ВПР у новорожденных на первое место вышли — врожденные пороки мочеполовой системы (30%). Уменьшился процент патологии сердечно-сосудистой системы — 18,5%. На третьем месте по частоте встречаемости — врожденные пороки развития опорно-двигательного аппарата. В структуре пренатально выявленной патологии преобладают хромосомные аномалии у плода.
В 2024 году состоялось 70 пренатальных консилиума по поводу выявленных пороков развития Тактические вопросы при выявлении ВПР плода и сложной акушерской патологии решались индивидуально через пренатальный консилиум с участием профильных специалистов и при необходимости беременные направлялись на консультацию в федеральные центры. В 2024 году 19 женщин были направлены в учреждения 4 уровня, — рассказала Анна Шляхтенкова.
Процент выявляемости этих пороков развития, которые врачи должны увидеть, хороший, то есть приближается к 100%. Сейчас даже детские кардиологи иногда удивляются, почему нет такой тяжелой патологии, как раньше.
— Они ее не видят, потому что мы это видим вовремя, и вовремя маршрутизацию осуществляем, это шаг вперед, улучшение выживаемости у детей. И, конечно, мы сейчас можем достаточно точно определить, какая патология сердца. У нас был такой случай, когда на втором скрининге заподозрили уже такое серьезное нарушение ритма сердца, когда оно бьется с очень большой частотой. Если в норме это где-то 150−160 ударов в минуту, то здесь 240. И если это не лечить, может привести к гибели будущего малыша. И причем очень важно время. То есть достаточно быстро нужно сориентироваться.
Мы провели телемедицинскую консультацию онлайн, УЗИ с врачом с федерального центра. Она подтвердила диагноз. И мы лечили плод через маму. То есть мама получала у нас специальные препараты всю беременность. Дозу мы корректировали. Женщина доносила спокойно ребенка, родила у нас. После рождения ребёночек находился у нас в отделении патологии. В первую неделю жизни ритм был правильный. А потом, аритмия дала о себе знать. И понадобилось уже непосредственно лечение самой малышки. Мы подобрали ей терапию. И сейчас малышка наблюдается у меня. Мы потихонечку уходим от препарата, снижаем дозу, а ребеночек абсолютно нормально развивается, чувствует себя хорошо, то есть вот этой опасной аритмии у нее нет. Наблюдаем ребенка, получается, от 20 недель до уже, 4 месяцев.
— А все ли патологии можно увидеть на УЗИ до рождения малыша?
— К сожалению, нет. Есть группа аномалий, которые не подлежат диагностике во время беременности: например, синдактилия, крипторхизм, гипоспадия, мелкие мышечные дефекты межжелудочковой перегородки — они часто проявляются позже или требуют других методов обследования.
2025 год стал для нас непростым, произошел рост редких аномалий вследствие мутаций на уровне генов, которые не имеют четких ультразвуковых маркеров. Диагноз ставится уже после рождения. И исход бывает, к сожалению, плачевным, — говорит Анна Шляхтенкова.
Такие случаи есть. Это другая сторона работы врачей. Одно дело сообщать, что с малышом все хорошо на УЗИ и после родов, другое рассказывать о пороках или говорить о гибели малыша (последнее делают неонатологи).
«Наша задача подобрать такие слова и такие эмоции, чтобы не напугать»
— Это сложно, потому что у всех очень разная психика, реакции бывают колоссально разные и очень часто непредсказуемые, и наша задача подобрать такие слова и такие эмоции, чтобы не напугать, донести правильно информацию и в то же время так, чтобы человек, вот понимаете, ушел, захлопнулась дверь, а жизнь вместе с ней чтобы не закончилась. Бывают ситуации, когда у женщины есть выбор, и только ей решать, будет она дальше пролонгировать беременность, или нет. И мы всегда принимаем сторону женщины. Какое бы решение она не приняла, мы должны её поддержать. Мы не боги, мы не имеем права выносить какие-то вердикты в этой жизни, — говорит врач Мария Белковская.
— А как вы сами справляетесь, чтобы не выгореть?
— Очень важно, когда тебя услышат, поддержат — коллеги, семья, близкие. Иногда хватает и простого: «Молодец, ты справилась». А ещё — уметь вовремя отпустить напряжение: прогулка, книга, тишина… И да, банька — тоже неплохо! Но скажу честно: я настолько счастливый человек, настолько люблю свою работу… Я просто не представляю, как люди ходят на нелюбимую работу.
Добавим, что свою квалификацию все врачи ежегодно подтверждают. Это важно. Если срок предыдущего сертификата прошел, то медик просто не сможет вести прием. Это очень строго отслеживается. Эксперты оценивают работу за год — сколько выявили пороков, подтвердились ли они при рождении, какое лечение было назначено и пр.

Сейчас в отделении дружный профессиональный коллектив. В нем работают заслуженные врачи Карелии и отличники здравоохранения, большинство докторов имеют высшую квалификационную категорию. Перспективы развития отделения связаны с внедрением новых технологий и оборудования для еще более ранней и точной диагностики, что требует постоянного обучения сотрудников и привлечения молодых кадров, которые будут продолжать и совершенствовать уже сложившиеся профессиональные традиции.



